Le cortisol renaît sans cesse dans les discours bien-être et sur les réseaux sociaux, présenté tour à tour comme un ennemi public ou une panacée à dompter. À l’heure où l’information circule instantanément, la confusion entoure cette hormone essentielle produite par les glandes surrénales. Ce texte propose un éclairage scientifique et pédagogique pour distinguer les faits des mythes, replacer le cortisol dans la biologie et la psychologie de l’adaptation, et proposer des pistes pratiques pour la santé quotidienne. Les arguments s’appuient sur des sources grand public et spécialisées, des études cliniques et l’expertise de chercheuses reconnues, afin d’offrir une synthèse accessible sans céder aux simplifications.
- Point clé : le cortisol est une hormone d’adaptation, pas un ennemi.
- Point clé : les dérèglements sévères sont rares : syndrome de Cushing et insuffisance surrénalienne.
- Point clé : la variation circadienne et les pulses de cortisol rendent la mesure ponctuelle peu informative.
- Point clé : lutter contre le stress par l’hygiène de vie est souvent plus pertinent que « réguler le cortisol ».
- Point clé : prudence face aux produits et régimes prétendument « anti-cortisol ».
Cortisol : comprendre son rôle biologique et circadien
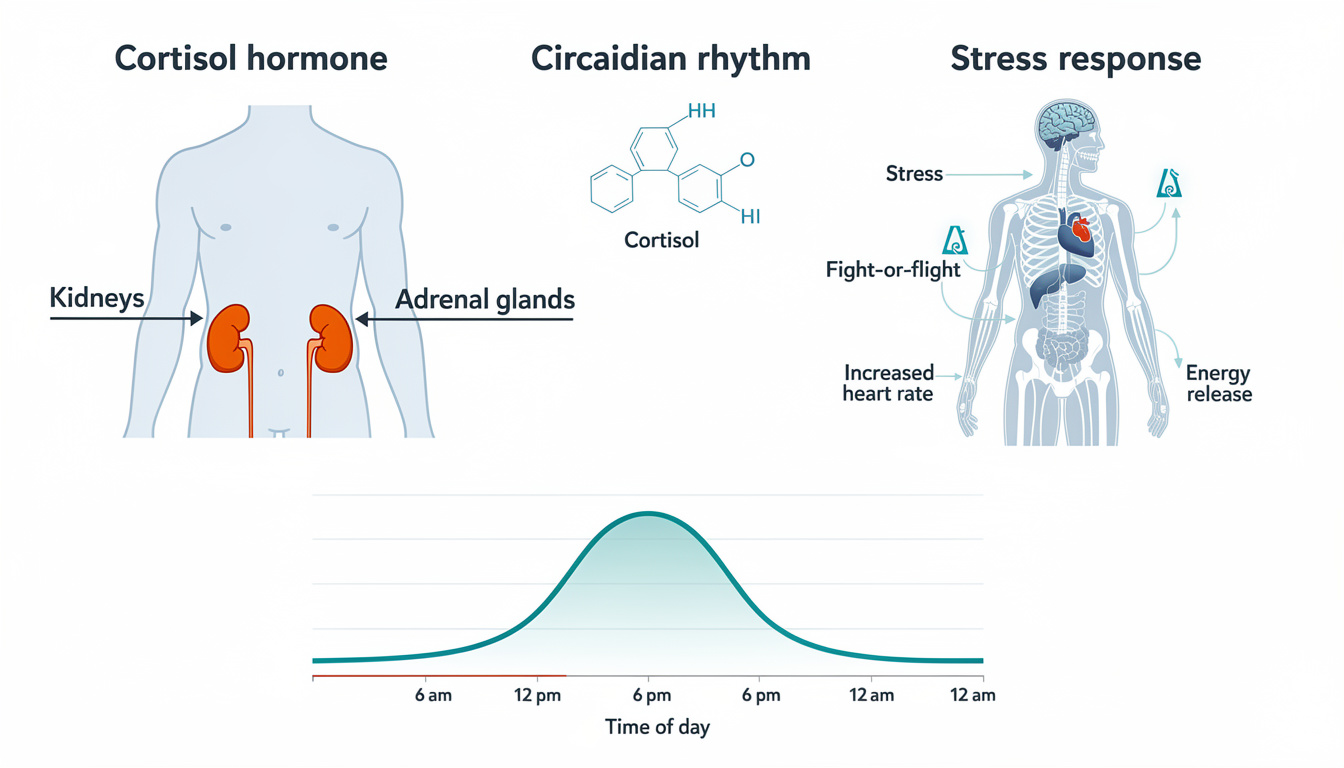
Le cortisol est produit par les glandes surrénales, situées au-dessus des reins, et circule dans le sang pour agir sur de nombreux organes. Il est synthétisé à partir du cholestérol, dont une part provient de l’alimentation et une part plus importante est fabriquée par l’organisme. Malgré des quantités infimes en valeur absolue, son impact physiologique est considérable.
La caractéristique la plus marquante du cortisol est son aspect circadien. Il monte durant la nuit avant le réveil, atteint un pic le matin, puis décroît progressivement au fil de la journée. En sus de cette courbe diurne, le cortisol se sécrète par « pulses » d’environ 90 minutes, avec des amplitudes plus élevées le matin. Cette dynamique explique pourquoi une seule prise de sang isolée renseigne peu sur le profil global d’une personne.
La dénomination populaire « hormone du stress » reflète la capacité du cortisol à augmenter fortement en réponse à un stress aigu : le taux peut être multiplié par dix dans une situation de danger ou d’effort intense. Ce rôle est mieux compris comme celui d’une hormone d’adaptation : elle organise la redistribution des ressources (énergie, attention, flux sanguin) pour faire face à une demande soudaine. Par exemple, lors d’un sprint, le cortisol contribue à mobiliser le glucose et à soutenir la fonction cardiaque et cérébrale.
Il est essentiel de rappeler que le cortisol s’autorégule : après une réponse aiguë, les rétrocontrôles ramènent le taux à la normale en quelques minutes à heures. C’est ce mécanisme de freinage qui empêche une exposition prolongée. Quand ce freinage faillit, apparaissent des pathologies sévères, mais ces cas restent exceptionnels.
Sur un plan collectif, la compréhension de la physiologie du cortisol permet d’éviter des raccourcis dangereux. Les variations observées avec l’âge, avec un léger accroissement chez certaines personnes âgées, s’inscrivent dans un contexte plus large d’altérations hormonales et neurologiques. L’hippocampe, impliqué dans le contrôle du cortisol, décline avec l’âge et influence ces changements, mais d’autres hormones comme les œstrogènes, la testostérone ou la mélatonine participent aussi à la régulation globale.
Ce panorama met en perspective le rôle du cortisol dans la santé : indispensable à la vie, puissant mais intégré dans un réseau d’influences physiologiques. Insight final : considérer le cortisol isolément aboutit souvent à des diagnostics erronés, car il faut lire sa variation dans le contexte global de la biologie et du mode de vie.
Mythes et idées reçues sur le cortisol et le stress
Les récits populaires associent régulièrement le cortisol à une liste interminable de maux : prise de poids après la ménopause, pertes de mémoire, troubles du sommeil, migraines, problèmes digestifs. Ces affirmations, souvent amplifiées par des influenceurs, reposent sur des corrélations partielles ou des extrapolations hâtives.
Première erreur fréquente : présenter le cortisol comme la cause première de ces troubles. En réalité, le cortisol est souvent une réponse au stress ou à d’autres perturbations. Le stress chronique modifie la sécrétion hormonale, mais il n’entraîne pas automatiquement des syndromes endocriniens majeurs. La confusion est alimentée par des termes tels que « débalancement du cortisol » sans préciser le type, l’intensité ou la durée du dérèglement.
Deuxième point : la diversité des réponses individuelles. Face à une même situation stressante, certaines personnes perdent l’appétit, d’autres s’en trouvent fortement stimulées et consomment davantage de sucre. Ces variations comportementales modulent indirectement le poids et le métabolisme, sans impliquer un lien direct et universel entre cortisol et obésité. De même, les troubles du sommeil sont multifactoriels : anxiété, hygiène de sommeil, douleurs, conditions médicales, médicaments et environnements lumineux jouent tous un rôle.
Troisième malentendu : l’existence d’« aliments » ou de régimes universels capables de « réguler » le cortisol de façon durable. À ce jour, aucun régime anti-cortisol validé par des essais cliniques n’a démontré une efficacité robuste. Les laboratoires privés qui proposent des dosages ponctuels ne tiennent souvent pas compte des variations circadiennes et pulsées évoquées plus haut, ce qui rend les résultats difficiles à interpréter. Autrement dit, un chiffre isolé n’informe que peu sur la situation physiologique réelle.
Les sources d’information fiables mettent en garde contre la diabolisation simpliste de cette hormone. Des articles d’analyse et de vérification ont souligné la nécessité de prudence : la presse scientifique et des organismes de santé ont produit des dossiers pour démêler la vérité des rumeurs autour du cortisol. Pour un panorama critique et accessible, la synthèse proposée par des médias spécialisés et des enquêtes de vérification montrent l’ampleur des distorsions.
En somme, les mythes prolifèrent lorsque la complexité biologique est remplacée par des slogans. La stratégie la plus robuste pour le grand public reste de s’appuyer sur des recommandations de santé publique et de consulter des professionnels pour des symptômes persistants. Insight final : dissocier l’émotionnel de l’information factuelle permet de mieux comprendre le rôle réel du cortisol.
Quand le cortisol devient pathologique : Cushing et insuffisance surrénalienne
Les pathologies liées au cortisol sont rares mais graves. Le syndrome de Cushing et l’insuffisance surrénalienne illustrent deux extrêmes : excès massif versus déficit significatif de production. Il est essentiel de distinguer ces maladies des variations physiologiques provoquées par le stress ordinaire.
Le syndrome de Cushing résulte le plus souvent d’une tumeur bénigne de l’hypophyse ou des surrénales, entraînant une production continue et excessive de cortisol. Les symptômes comprennent une redistribution rapide des graisses (ventre, visage, haut du dos), une fonte musculaire, un risque accru de diabète et d’hypertension, une fragilité osseuse, des troubles de l’humeur et parfois des altérations de la mémoire. L’incidence est faible, estimée à environ 1 à 6 cas par million par an, ce qui explique pourquoi ces tableaux cliniques doivent alerter rapidement un médecin.
À l’inverse, l’insuffisance surrénalienne se manifeste par une incapacité à produire suffisamment de cortisol. Les signes sont souvent non spécifiques : fatigue profonde, nausées, vomissements, hypotension orthostatique, vertiges. Là encore, la rareté n’enlève rien à la gravité : une crise surrénalienne peut mettre la vie en danger et nécessite une prise en charge urgente.
Entre ces deux extrêmes, il existe des situations dites de « pseudo-Cushing », souvent liées à la prise prolongée de corticoïdes médicamenteux. Les symptômes sont proches de ceux du Cushing, mais l’origine est iatrogène. La reconnaissance de ces présentations exige un bilan endocrinologique complet.
| Aspect | Syndrome de Cushing | Insuffisance surrénalienne |
|---|---|---|
| Cause | Tumeur hypophysaire/surrénalienne ou corticoïdes | Dysfonction surrénalienne, parfois auto-immune |
| Symptômes principaux | Prise de poids abdominale, visage rond, faiblesse musculaire | Fatigue sévère, nausées, hypotension |
| Prévalence | 1–6 cas/million/an (rare) | 4–6 cas/million/an (rare) |
| Prise en charge | Chirurgie, traitement spécifique | Substitution hormonale, urgence en crise |
Pour le grand public, l’enseignement prioritaire est double : rester attentif aux symptômes persistants et s’en remettre à un diagnostic médical pour établir la réalité d’un dérèglement. Les campagnes de prévention et les revues de vulgarisation insistent sur l’importance de ne pas confondre variations physiologiques, effets secondaires médicamenteux et vraies pathologies endocriniennes. Pour approfondir la vérification de certaines allégations médiatiques, des articles de fact-checking offrent un regard critique utile.
Insight final : reconnaître la rareté de ces maladies permet d’éviter l’alarmisme, tout en rappelant l’urgence d’une prise en charge médicale lorsque les signes concordent.
Mesurer et « réguler » le cortisol : limites des tests et recommandations pratiques
La tentation de mesurer son taux de cortisol pour expliquer une fatigue, un surpoids ou un trouble du sommeil est compréhensible, mais les tests proposés dans le commerce ou certains laboratoires privés présentent des limites importantes. Le cortisol varie selon l’heure, l’activité récente, le stress aigu, la prise de médicaments et même la posture. Un prélèvement ponctuel manque donc souvent de sens clinique.
Les méthodes valides en milieu médical incluent des dosages salivaires multiples sur 24 heures pour saisir la dynamique circadienne, des tests de freinage (dexaméthasone) et des bilans hormonaux complémentaires. Mais ces démarches doivent être prescrites et interprétées par des spécialistes, car l’absence de normes universelles rend l’interprétation délicate.
Sur le plan pratique et préventif, l’approche recommandée privilégie des actions sur le stress plutôt que la tentative de « réguler le cortisol » directement. Ce sont des leviers classiques mais validés : activité physique régulière, alimentation équilibrée, hygiène de sommeil et prise en charge psychologique si nécessaire. Ces mesures agissent sur le système de stress global et améliorent souvent les symptômes attribués au cortisol.
Liste d’interventions utiles et fondées :
- Exercice modéré et régulier (marche, natation, renforcement) : aide à la régulation métabolique et au bien-être.
- Routine de sommeil (heures fixes, réduction écran le soir) : soutient la synchronisation circadienne.
- Techniques de gestion du stress (thérapies cognitives, méditation, biofeedback) : réduisent l’impact psychologique.
- Équilibre alimentaire (fibres, protéines, réduction des sucres raffinés) : stabilise la glycémie et l’appétit.
- Suivi médical pour symptômes persistants : examen complet plutôt que dosage isolé.
Des ressources pratiques et critiques s’emploient à guider le public sans céder aux modes. Par exemple, des analyses de la littérature et des synthèses accessibles discutent la question de la régulation hormonale et déconseillent les solutions miracles. Pour qui souhaite approfondir les effets du stress et du cortisol, des articles de vulgarisation et des dossiers d’experts apportent des repères fiables.
Insight final : mieux vaut investir dans l’hygiène de vie et l’accompagnement du stress que dans des tests ponctuels et des remèdes non validés.
Impact du cortisol sur le vieillissement, la mémoire et le bien-être psychologique
Avec l’âge, plusieurs paramètres hormonaux et neurologiques évoluent et interagissent. Le cortisol peut augmenter chez certaines personnes âgées, en partie parce que l’hippocampe, qui participe au freinage de sa sécrétion, se fragilise. Ce phénomène s’inscrit dans un tableau plus large : les variations hormonales (œstrogènes, testostérone, mélatonine) et les effets cumulés du stress au fil des années modulent la cognition et la régulation émotionnelle.
Les conséquences possibles d’une exposition prolongée à des taux élevés de cortisol comprennent des troubles de la mémoire, une difficulté accrue à gérer les émotions, ainsi que des risques métaboliques comme le diabète ou l’hypertension. Toutefois, ces liens sont contextuels et ne s’appliquent pas uniformément à tous les individus âgés. L’impact dépend fortement du patrimoine génétique, des antécédents de stress, du mode de vie et des cofacteurs médicaux.
Des approches préventives et thérapeutiques existent pour limiter ces effets : stimulation cognitive, activité physique adaptée, contrôle des facteurs cardiovasculaires, soutien social et prise en charge des troubles du sommeil. Des programmes de maintien cognitif montrant des bénéfices sont disponibles et recommandés par des spécialistes. Pour des pistes pratiques sur la stimulation de la mémoire au fil des ans, des ressources cliniques et pédagogiques détaillent des exercices concrets et des routines adaptées.
En parallèle, la dimension psychologique mérite une attention particulière. Le stress chronique influe sur le bien-être et sur la qualité de vie ; des interventions psychothérapeutiques, des programmes de gestion du stress et des solutions d’accompagnement collectif peuvent améliorer significativement l’état des personnes concernées. L’efficacité de ces approches est soutenue par des données cliniques et par l’expérience de terrain des éducateurs en santé.
Enfin, la prudence s’impose face aux discours alarmistes qui imputent au cortisol la responsabilité exclusive du déclin cognitif ou des prises de poids après la ménopause. Les interactions hormonales et biologiques sont complexes, et la focalisation sur un seul messager omet d’autres acteurs essentiels. Pour des lectures complémentaires sur le lien entre vieillissement cognitif et interventions, des guides pratiques et articles spécialisés fournissent des cadres opérationnels.
Insight final : le cortisol joue un rôle dans le vieillissement, mais il est un maillon d’un ensemble interconnecté ; agir globalement sur le mode de vie et l’environnement psychologique reste la stratégie la plus pertinente.
Le cortisol est-il toujours la cause des troubles de sommeil?
Non. Le cortisol peut participer à l’éveil mais les troubles du sommeil sont généralement multifactoriels : anxiété, mauvaises habitudes, douleurs, médicaments et problèmes médicaux peuvent être en cause. Intervenir sur l’hygiène de sommeil et le stress est souvent plus efficace que de viser uniquement une modification du cortisol.
Faut-il mesurer son taux de cortisol si l’on se sent stressé ?
Un dosage isolé a peu de valeur en raison de la variabilité circadienne et pulsatile du cortisol. Si des symptômes persistants ou inhabituels apparaissent, il est recommandé de consulter un professionnel de santé qui prescrira, si besoin, des tests appropriés et interprétera les résultats dans un contexte clinique.
Le stress chronique peut-il provoquer le syndrome de Cushing ?
Non. Le syndrome de Cushing est généralement dû à une tumeur ou à une exposition prolongée aux corticoïdes médicamenteux. Le stress chronique modifie la sécrétion hormonale mais n’engendre pas le tableau sévère du Cushing chez une personne en bonne santé.
Des compléments ou régimes peuvent-ils « réguler » le cortisol ?
À ce jour, aucun régime anti-cortisol n’a fait la preuve d’une efficacité généralisée. Les compléments vendus pour diminuer le cortisol manquent souvent de validation scientifique. Il est préférable de se concentrer sur l’alimentation équilibrée, le sommeil et la gestion du stress.
Sources et lectures recommandées : articles de synthèse et enquêtes critiques sur le cortisol disponibles dans la presse scientifique et la vulgarisation, ainsi que des dossiers pratiques pour le grand public. Pour une mise en contexte et des vérifications, consulter des revues spécialisées et des ressources pédagogiques en santé.
Ressources complémentaires : Analyse critique sur les rumeurs entourant le cortisol, guides pratiques pour stimuler la mémoire et solutions récentes de gestion du stress et du sommeil.


